의대를 다니면서 배우는 수많은 가이드라인들은 진료에 결정적인 영향을 주고, 어떤 경우에는 가이드라인을 따르지 않는 것이 윤리적으로나 법적으로 문제가 되기도 합니다. 이러한 가이드라인은 전 세계의 대가들이 합심해서 그동안의 축적된 연구들을 세심하게 리뷰하여 만들어지기 때문에 가장 객관적이고 높은 근거수준을 가지고 있지만, 그 속내를 들여다보면 완벽한 진단 기준이 아니며 주관적인 면모들을 가지고 있습니다.
폐암 조기 검진 (Lung Cancer Screening)
폐암 조기검진은 지난 글에서 설명했듯, 오랜 인고의 시간을 거쳐 정식 검진으로 자리잡게 되었습니다. 하지만 폐암검진의 기준을 제시하는 가이드라인은 지역에 따라 여러 가지가 존재합니다. 대표적인 두 가지 가이드라인이 Lung-RADS (Lung cancer Report and Data System)와 I-ELCAP (International Early Lunc Cancer Action Program)이고요.
Lung-RADS는 1.0 버전과 1.1 버전, 그리고 2022 버전 세 가지가 있고 2022 버전이 가장 최신 버전입니다. Lung-RADS 2022 버전은 다음과 같습니다.
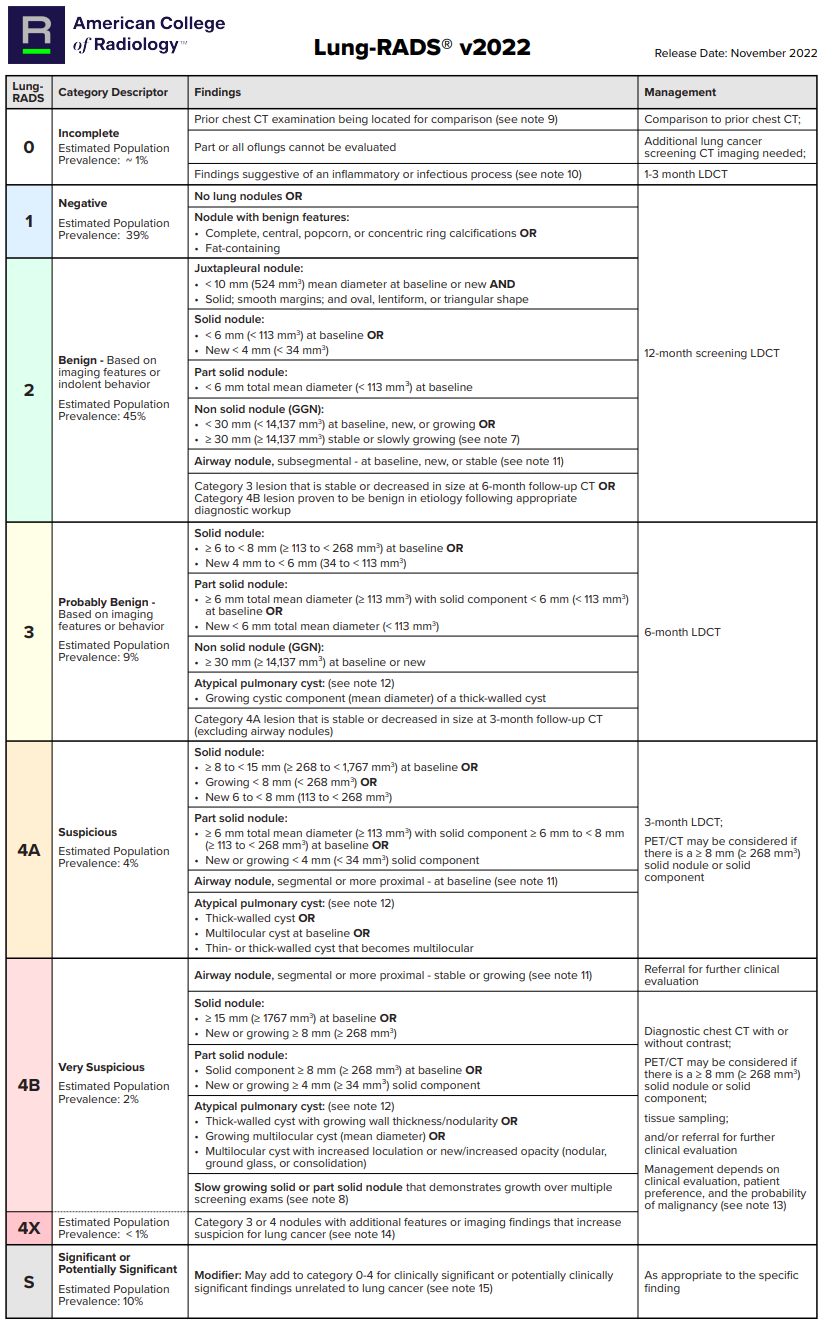
기존의 버전 1.1과의 가장 큰 차이점은 atypical cyst (pulmonary cyst; 유튜브 영상)가 추가되었다는 점인데요, 만약 2022년 이전의 가이드라인이 완벽했다면 왜 가이드라인 업데이트가 된 것일지 생각해보면 가이드라인은 완벽할 수 없다는 것이 명백합니다.
이외에도 폐암을 검출해내려는 가이드라인들은 Fleischner guideline, ACCP guideline, NCCN guideline, BTS guideline과 같은 것들이 있고, 이들은 모두 기준값이 다릅니다. 우연히 발견된 lung nodule의 경우에는 Fleischner guideline과 ACCP guideline이 권고되고, 건강검진 중에 발견된 lung nodule은 앞서 말했듯 Lung-RADS와 I-ELCAP guideline을 따르며 두 경우 모두에 사용할 수 있는 guideline들은 NCCN과 BTS guideline입니다. 이 가이드라인들에서 가장 작은 결절, 즉 임상적으로 의미있는 최소의 결절을 정의하는 방식은 모두 다른데 예를 들어 고형(solid) 결절의 경우
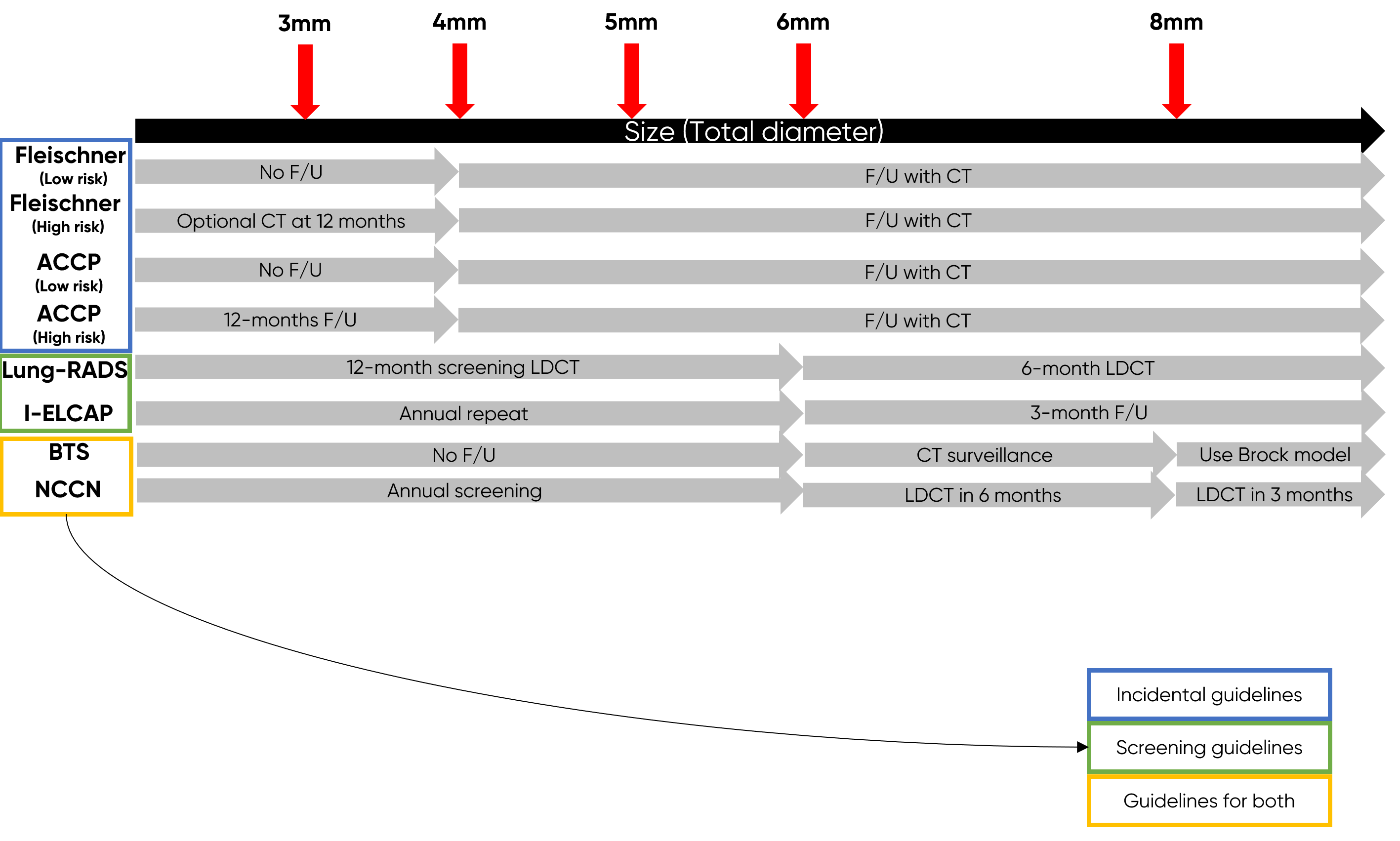
와 같이 우연히 발견된(incidental) 폐 결절은 4mm 기준으로 임상적으로 의미가 있다고 보며,
검진상에서 발견된 결절은 6mm 기준,
둘 다에 적용 가능한 결절은 6mm 기준으로 상이한 것을 확인할 수 있습니다.
별로 차이가 나지 않는다고 생각하신다면 간유리 결절(Ground-Glass Nodule)을 보시면 더 느낌이 잘 오실 것 같습니다.

Fleischner guideline에서는 6mm를 기준점으로 삼고 있지만, Lung-RADS에서는 30mm를 기준으로 삼고 있고, NCCN guideline에서는 20mm를 기준으로 삼는 등 매우 변이가 큽니다.
진행성 폐섬유화증 (Progressive Pulmonary Fibrosis)
간질성 폐질환(interstitial lung disease; ILD)는 간단하게 말해서 폐가 딱딱해지는 질환입니다. 늘어나고 줄어듬을 반복해서 호흡을 해야 하는 폐가 딱딱해지면 호흡이 힘들어지고 종래에는 사망에까지 이르게 되는 무서운 병인데요, 이 간질성 폐질환은 질환이 진행하지 않는 stable한 군이 있고, 질환이 진행하는 progressive한 군이 있습니다. Progressive interstitial lung disease를 의학용어로는 progressive pulmonary fibrosis (PPF)라고 부르지요. PPF의 정의를 공식적으로 한 가이드라인에 따르면 PPF는

특발성 폐섬유화증(idiopathic pulmonary fibrosis)이 아닌 ILD 환자들 중에서,
- 증상의 악화
- 생리학적인 질환 악화의 증거(폐기능검사)
- 영상의학적인 질환 악화의 증거(HRCT; 고해상도 흉부 CT)
로 정의됩니다. 이 때 생리학적인 질환 악화의 증거는 1년 추적관찰 동안에 FVC predicted의 5% 이상 감소나 헤모글로빈으로 보정한 DLCO의 10%이상 감소가 정의로 삼아졌습니다. 왜 그렇다면 FVC 10%가 아니라 5% 감소일까요? DLCO와 FVC는 왜 수치가 5%와 10%로 다를까요?
가이드라인을 참고하면 다음과 같은 이유입니다:
Several physiological criteria were discussed, including changes in FVC, DLCO, and walk distance; acute exacerbations, hospitalizations; deteriorated or newly developed pulmonary hypertension; and change in quality of life. Only changes in FVC and DLCO were accepted by the guideline committee, as all other factors are highly variable or may be altered by the clinical context (e.g., hospitalization patterns).
요약하지면 가이드라인 위원회가 FVC와 DLCO만을 임상적으로 의미있고 안정된 판단 기준으로 보았다는 말입니다. 전문가들의 의견이니 어느 정도 신빙성은 있겠지만 의학의 근거 피라미드를 생각해보면 전문가 의견(expert opinion; 아래에서 두 번째)을 정말 믿을 수 있어? 라는 의문을 던질 수밖에 없습니다.
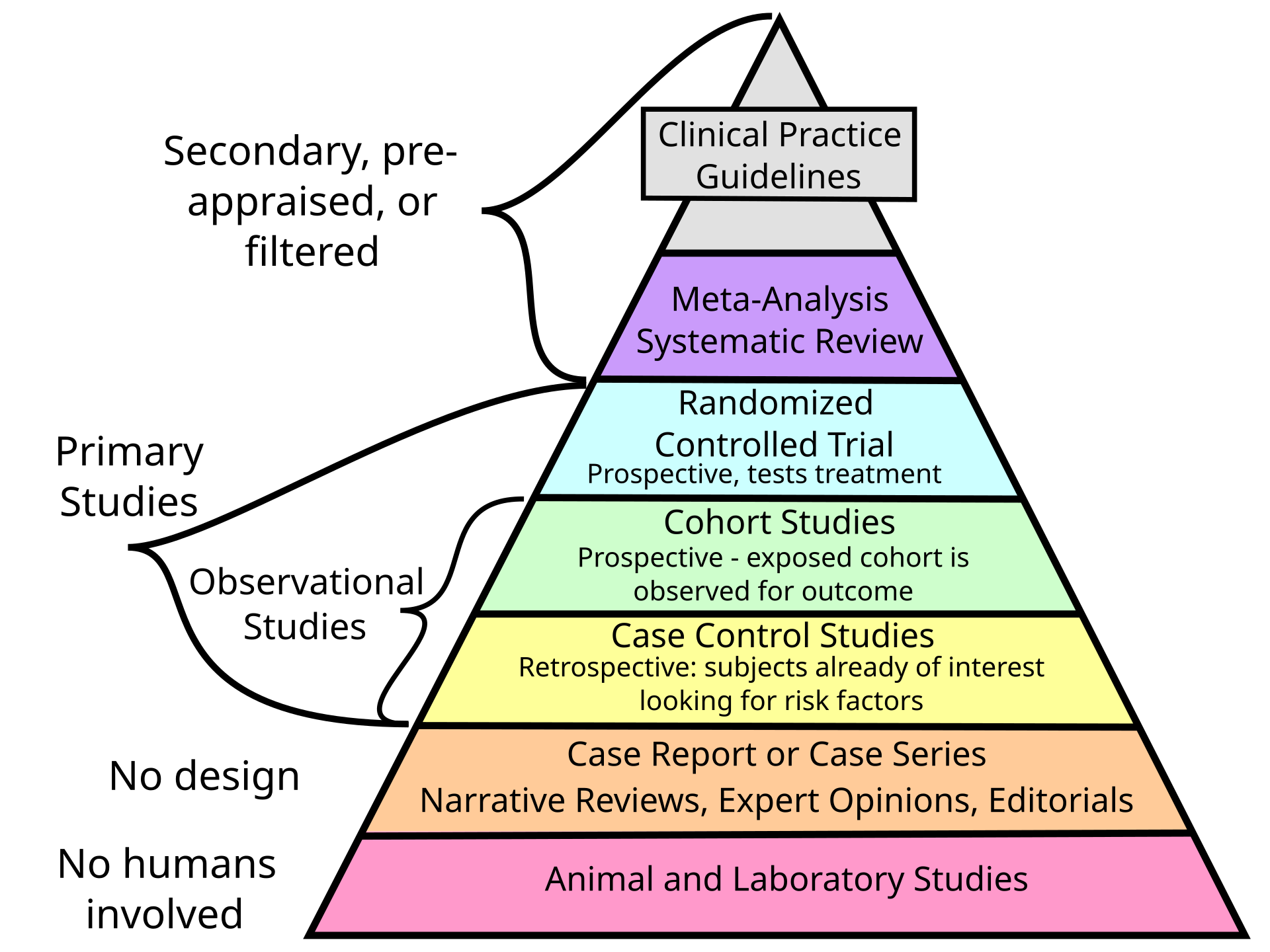
또한 FVC가 5%로 정의된 이유도 만족스럽지는 않습니다. 가이드라인을 한 번 더 참조하면, PPF에서 FVC 감소를 5%로 정의한 이유는 INBUILD trial (Nintedanib의 유효성과 안정성을 본 임상시험) 이나 RELIEF trial (Pirfenidone의 유효성과 안정성을 본 연구)에서 FVC decline을 5%로 설정했기 때문입니다. PPF에서 효과가 있는 약이 nintedanib뿐인데, 이 약의 임상시험 end-point가 5%였으니 어찌 보면 가이드라인에서도 5%로 진단 기준을 설정한 것이 이해가 됩니다. 하지만 INBUILD trial에서 왜 5%로 end-point를 설정했냐는 질문에는 역시나 대답할 길이 없습니다. 전문가들이 그 정도면 충분하다고 생각했다는 이유밖에는요.
마치며
가이드라인은 의학의 근거 수준에서 가장 상위의 높은 근거를 가지는 공식적인 문서입니다. 하지만 이러한 가이드라인도 완벽하게 정의되었다거나 매우 객관적이라고 말하기는 어렵습니다. 이러한 맥락에서 의학은 더욱이 복잡해지지만 발전하고 앞으로 나갈 것입니다. 무한을 연구했던 수학자 게오르그 칸토어의 말로 이 글을 마칩니다:
Das Wesen der Mathematik liegt in ihrer Freiheit - G. Cantor
수학의 본질은 그 자유로움에 있다 - G. Cantor
의학의 본질 또한 마찬가지일 것입니다.
